Ya puedes escuchar el audio de mi sección Eureka en La Rosa de los Vientos de Onda Cero. Como siempre una transcripción, algunas imágenes y algunos enlaces para profundizar.
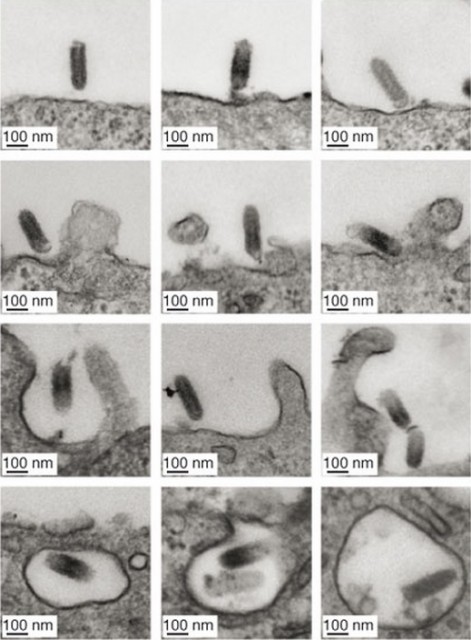
Esta semana ha sido noticia que hay una enfermedad rara que inmuniza contra el Ébola. ¿Permitirá este descubrimiento desarrollar futuros tratamientos? El virus del Ébola tiene siete genes que codifican siete proteínas. Una de ellas es la glicoproteína GP que permite que el virus encuentre una célula humana a la que infectar; esta molécula se acopla a un receptor celular en la membrana de estas células que se llama proteína NPC1. Hay una enfermedad rara de origen hereditario, llamada Niemann-Pick de tipo C, cuya prevalencia es de 1 caso en cada 150.000 habitantes, que afecta a los genes humanos de las proteínas NPC1 y NPC2. Los enfermos de Niemann-Pick tipo C no tienen el receptor NPC1 al que se acopla el virus del Ébola y no pueden ser infectados por este virus. Esta enfermedad rara provoca una severa deficiencia en el transporte del colesterol, que se acumula peligrosamente en tejidos y órganos. Afecta sobre todo a niños de edad escolar y conduce a un desenlace fatal a temprana edad en muchos casos. Se publicó en la revista Nature un estudio in vitro que demostró que las células de enfermos de Niemann-Pick tipo C no pueden infectarse de Ébola al carecer del receptor NPC1 que necesita la glicoproteína GP del virus del Ébola para infectar. Este descubrimiento ha abierto una nueva vía de tratamiento contra el Ébola, desarrollar fármacos dirigidos hacia la proteína humana receptora del Ébola, la NPC1. El artículo en Nature propuso el uso de una molécula relacionada con el adamantano (un compuesto con un olor parecido al alcanfor) que es capaz de bloquear la interacción entre la glicoproteína vírica y la proteína humana NPC1. Como es obvio aún no se ha encontrado la solución al Ébola ya que este fármaco induce la enfermedad de Niemann-Pick en células sanas y la cura de esta enfermedad rara está aún lejos. Sin embargo, estos resultados muy preliminares una nueva puerta a la esperanza para vencer la lucha contra el Ébola.
Recomiendo leer al genial Jose Manuel López Nicolás, «El sorprendente caso de la enfermedad rara que te inmuniza ante el virus del Ébola,» Scientia, 15 Oct 2014. Los artículos técnicos en Nature son Jan E. Carette et al., «Ebola virus entry requires the cholesterol transporter Niemann–Pick C1,» Nature 477: 340-343, 15 Sep 2011, y Marceline Côté et al., «Small molecule inhibitors reveal Niemann–Pick C1 is essential for Ebola virus infection,» Nature 477: 344-348, 15 Sep 2011; recomiendo también la tesis doctoral de Anna Bruchez, «Niemann-Pick C1 Is Essential for Ebola Virus Infection and a Target of Small Molecule Inhibitors,» Univ. Harvard, Ph.D. Thesis). La curación de la enfermedad de Niemann-Pick no está cercana, pero hay avances, como Atsushi Tamura, Nobuhiko Yui, «Lysosomal-specific Cholesterol Reduction by Biocleavable Polyrotaxanes for Ameliorating Niemann-Pick Type C Disease,» Scientific Reports 4: 4356, 12 Mar 2014.
Sobre el virus del Ébola recomiendo encarecidamente el «Especial sobre Ébola» del programa CST de la NTN24 @CstNTN24. Una hora de televisión en píldoras de 10 minutos con reportajes muy interesantes y una gran entrevista de Luis Quevedo al Director del Instituto de Patógenos Emergentes del Hospital Monte Sinaí de Nueva York, Dr. Adolfo García-Sastre, una de las autoridades mundiales en virus.
Sobre vacunas recomiendo leer al experto español Lucas Sánchez, ¿Por qué no hay vacuna del ébola?,» Materia.es, El País, 14 Oct 2014.
A la auxiliar de enfermería española se le ha administrado un fármaco experimental llamado ZMapp. ¿Qué otros tratamientos hay en la actualidad? El famoso suero terapéutico experimental Zmapp de Mapp Biopharmaceuticals se basa en el mismo principio que las vacunas, el uso de anticuerpos que estimulen el sistema inmune del paciente para que responda de forma más rápida al virus. ZMapp es un cóctel de tres anticuerpos capaces de neutralizar el virus cuando lo pones en contacto con células en laboratorio. En macacos, el mejor modelo animal del Ébola, cada uno de estos anticuerpos por separado no es eficaz, hay que mezclar los tres. El problema de ZMapp es que la compañía que lo fabrica es muy pequeña y produce estos anticuerpos usando plantas de tabaco (genéticamente modificada para expresar estos anticuerpos). Producir fármacos en plantas es un proceso lento porque las plantas tardan mucho en crecer para producir grandes cantidades de anticuerpos. En humanos se ha usado en tan pocos casos que no es posible decir si funciona bien o si no funciona tan bien. Con la alta tasa de mortalidad del virus no se sabe si las personas que han sobrevivido al tratamiento ha sido gracias al ZMapp o gracias a sus propias defensas. Hay otros enfoques terapéuticos menos desarrollados, basados en moléculas de ARN de interferencia y en moléculas inhibidoras de la polimerasa del virus, como BCX4430. Sin embargo, todavía no se han iniciado los ensayos de fase 1 en humanos de estos tratamientos potenciales.
Recomiendo leer a Erika Check Hayden, Sara Reardon, «Should experimental drugs be used in the Ebola outbreak?,» Nature News, 12 Aug 2014; Thomas W. Geisbert, «Medical research: Ebola therapy protects severely ill monkeys,» Nature News, 29 Aug 2014. Más información técnica en Xiangguo Qiu et al., «Reversion of advanced Ebola virus disease in nonhuman primates with ZMapp,» Nature 514: 47-53, 02 Oct 2014.
La epidemia actual de Ébola ha provocado un gran revuelo mediático gracias a unos pocos casos que han salido fuera de África. El virus del Ébola se descubrió en 1976, pero ahora dicen que pronto habrá una vacuna. Mucha gente se pregunta ¿por qué ahora, si el virus se conoce desde hace 38 años? Desarrollar una vacuna para una enfermedad producida por un virus es un proceso lento que requiere muchos años de investigación. Ahora mismo hay dos vacunas experimentales en un estado muy avanzado gracias al trabajo realizado en los últimos 20 años. Trabajar con un virus de nivel 4 de bioseguridad, el máximo existente, es muy complicado. El Ébola no ha sido una emergencia de salud pública hasta ahora porque en 38 años ha matado a muy poca gente, unas 5.000 personas en total, cuando por ejemplo la tuberculosis está matando a unas 25.000 personas a la semana. Por ello ha habido poca financiación para el desarrollo de una vacuna contra el virus del Ébola, aunque sea más fácil de desarrollar que para otros virus de ARN como el virus VIH que produce el SIDA. Hasta ahora todos los estudios se habían realizado en macacos, el animal modelo para el Ébola porque cursa la enfermedad de manera muy similar a los humanos. Sabemos que las vacunas son eficaces en macacos, pero no está probada su eficacia en humanos. El escaso número de infectados en brotes pasados ha puesto muchas dificultades a la hora de estudiar estas vacunas experimentales. De hecho, los primeros ensayos en humanos se acaban de iniciar en septiembre de 2014.
¿Por qué es más fácil desarrollar una vacuna contra el Ébola que contra otros virus como VIH que produce el SIDA? Todos los virus de ARN tienen gran capacidad de mutación y varían muy rápido cuando infectan a una persona. Hoy en día el SIDA es casi una enfermedad crónica. El virus VIH está en los enfermos durante muchos años, luchando contra la presión selectiva de los tratamientos con fármacos. Si un enfermo contagia a alguien le transmite un virus VIH muy diferente al que le contagió a él inicialmente. Por ello la variabilidad del virus de un enfermo a otro es muy grande y desarrollar una vacuna eficaz contra el VIH es muy difícil. Sin embargo, el virus del Ébola es muy letal, el periodo de incubación es muy rápido y los enfermos sintomáticos son contagiosos durante sólo un par de semanas. El virus del Ébola varía muy poco entre diferentes enfermos en un brote epidémico. Gracias a ello desarrollar una vacuna contra el Ébola, siendo difícil, es mucho más fácil que para otros virus de ARN menos mortíferos. Desarrollar una vacuna eficaz en humanos es la mejor manera de contener y atajar la epidemia. Si se vacuna de modo preventivo a la gente con alto riesgo de contagio, incluido el personal sanitario, enfermeros y médicos, se logrará que el brote se extinga. Por eso hay mucha financiación ahora mismo en le desarrollo de vacunas contra el Ébola.
Hay varias vacunas experimentales que se están ensayando en humanos. ¿Qué vacunas existen actualmente? Hay varias vacunas en estudio en macacos, pero se sabe que dos de ellas funcionan muy bien en estos animales. La estadounidense cAd3-ZEBOV, que está siendo desarrollada por la farmacéutica Glaxo-Smith-Kline (GSK) en colaboración con el Instituto Nacional de Alergias y Enfermedades Infecciosas de Estados Unidos (NIAID), y la canadiense rVSV-ZEBOV, que ha sido impulsada por la Agencia de Salud Pública de Canadá y cuya comercialización es propiedad de la empresa estadounidense NewLink Genetics, de Iowa. Ambas comenzaron su andadura hace más de 15 años. La vacuna estadounidense ya protegía a macacos en el año 2000 y la canadiense consiguió resultados parecidos en 2005 (estos resultados se publicaron en revistas como Nature y Nature Medicine). Pero no han sido probadas en humanos porque es necesario que la enfermedad esté activa y haya muchas personas infectadas para realizar pruebas de eficacia en el terreno. Los ensayos clínicos en humanos tienen tres fases. En la fase 1 se estudia en pacientes sanos la seguridad y las dosis adecuadas. En la fase 2 se amplía el número de pacientes y en la fase 3 se estudia la eficacia en un gran número de afectados. Normalmente cada fase dura unos seis meses y en muchos casos un año. La comercializacion de una vacuna suele requerir unos 10 años desde que se inicia la fase 1 en humanos. Acelerar esto proceso es difícil y requiere mucha financiación.
Más información técnica en Nancy J. Sullivan et al., «Development of a preventive vaccine for Ebola virus infection in primates,» Nature 408: 605-609, 30 Nov 2000; Nancy J. Sullivan et al., «Accelerated vaccination for Ebola virus haemorrhagic fever in non-human primates,» Nature 424: 681-684, 7 Aug 2003; Thomas W Geisbert et al., «Development of a New Vaccine for the Prevention of Lassa Fever,» PLoS Medicine 2: e183, Jun 2005. Además recomiendo leer a Susan Jones, «Time runs out for Ebola,» Nature Reviews Immunology 3: 694, Sep 2003, y a Sara Reardon, «Ebola treatments caught in limbo,» Nature News, 29 Jul 2014.
¿En qué fase están los ensayos en humanos con estas dos vacunas experimentales? Ambas vacunas están en fase 1. La estadounidense entró en fase 1 en un tiempo récord, cinco días antes de que se publicaran los resultados del último ensayo preclínico en macacos. El 2 se septiembre se inició el primer ensayo en Estados Unidos en 20 personas sanas y el segundo el 17 de septiembre en el Reino Unido. Hay otros dos ensayos clínicos en África (uno en Mali iniciado el 9 de octubre y otro que empezará pronto en Gambia). La vacuna canadiense comenzará este mes un ensayo de fase 1 en Estados Unidos y el mes próximo podría haber otros ensayos clínicos en Hamburgo, Ginebra, Kenia y Gabón. No basta con estos ensayos en humanos de fase 1, también se está acelerando la producción de las dosis de ambas vacunas. El objetivo es conseguir un número suficiente de dosis para marzo de 2015, fecha en la que se conocerán los resultados de los primeros ensayos. La farmacéutica Glaxo (GSK) quiere tener listas 10.000 dosis de la vacuna a finales de año según la revista Science. Gracias a una inversión de 10 millones de dólares quieren modificar sus instalaciones para poder producir 100.000 dosis el año próximo. Un esfuerzo económico tremendo cuando aún no tenemos los datos de seguridad en humanos. Si los resultados son satisfactorios, se lanzará un ensayo en fase 2 en el terreno, como muy pronto, en marzo de 2015. El objetivo es probar la vacuna en el personal médico y sanitario que trata a los enfermos en África.
¿Cómo funcionarán estas vacunas contra el virus del Ébola? Las vacunas son preparados de antígenos que logran la producción de tus propios anticuerpos, sustancias que produce tu propio cuerpo y que facilitan una respuesta inmune rápida ante infección con el virus. La vacunas no se pueden usar como tratamiento de la enfermedad porque necesitan cierto tiempo para dar lugar a la protección, normalmente unas 3 semanas, y a veces incluso hay que administrar varias dosis de recuerdo para lograr la inmunidad. Los dos vacunas experimentales que se van a ensayar en humanos funcionan muy bien en macacos. Las dos vacunas están basadas en virus seguros para humanos y no relacionados con el Ébola, aunque contienen un gen del virus del Ébola que produce una molécula llamada glicoproteína GP que es la que permite que el virus reconozca una célula humana a la que infectar. La vacuna estadounidense usa el adenovirus Ad3, un virus del resfriado común de chimpancés, que contiene la glicoproteína GP de las dos cepas más mortíferas del virus del Ébola, las cepas Zaire y Sudán. La vacuna canadiense está basada en el virus de la estomatitis vesicular (VSV) que infecta al ganado y contiene el gen de la glicoproteína GP de la cepa Zaire del Ébola. Ambas vacunas podrían servir para la epidemia actual de la cepa Zaire. Ahora mismo no sabemos si en humanos estas vacunas requieren una sola dosis o varias, y tampoco si su eficacia será tan buena como en macacos. No lo sabremos hasta que finalicen los ensayos de la fase 1 en marzo de 2015.
Más información en Rupa Kanapathipillai et al., «Ebola Vaccine — An Urgent International Priority,» New England Journal of Medicine, Perspective 7 Oct 2014; François Lamontagne et al., «Doing Today’s Work Superbly Well — Treating Ebola with Current Tools,» New England Journal of Medicine, Perspective 24 Sep 2014; Heinz Feldmann, Thomas W Geisbert, «Ebola haemorrhagic fever,» The Lancet 377: 849-862, 5 Mar 2011; Ranu S Dhillon et al., «Controlling Ebola: next steps,» The Lancet 384: 1409-1411, 18 Oct 2014.




Estimado Francis: el virus del Ébola NO es un retrovirus. Es un virus ARN monocatenario de sentido negativo. Lo puedes consultar en internet y en la wikipedia:
http://es.wikipedia.org/wiki/Mononegavirales#S.C3.ADntesis_del_mARN
Gracias, Daniel, por estar atento. Cambio «retrovirus» por «virus de ARN» (que es lo que tenía en mente, pero al hablar de VIH se me cruzaron los cables).
Por cierto, un comentario para los que no conozcan la diferencia. Hay cuatro grupos de virus con ARN en su genoma. Se llaman virus de ARN a los del grupo III, que tienen ARN bicatenario, como los rotavirus, los del grupo IV, que tienen ARN monocatenario de sentido positivo, como los virus de la hepatitis A, fiebre amarilla, o rubeola, y los del grupo V, que tienen ARN monocatenario de sentido negativo, como el virus del Ébola, de la gripe o de la rabia. Se llaman retrovirus a los virus de ARN del grupo VI, que tienen ARN monocatenario que se replica usando ADN como intermediario, como el virus VIH.
Y ya que estamos, los virus del grupo I tienen ADN bicatenario, los del grupo II tienen ADN monocatenario y los del grupo VII (que también son retrovirus) tienen ADN bicatenario. Los retrovirus (tanto de ARN como ADN) se llaman así porque se replican gracias a la proteína (enzima) transcriptasa inversa.
Añadiré que en los virus ARN monocateranios, el sentido o polaridad positiva se refiere a que su ARN sirve directamente de ARN mensajero para la traducción a proteínas, mientras que el sentido o polaridad negativa significa que el ARN del virus debe hacer primero una copia complementaria mediante una polimerasa, y es la hebra de ARN complementaria la que se traduce a proteínas víricas.
Los virus y las bacterias han estado acosando a todos los seres vivos del planeta durante miles de millones de años, paradójicamente, si no fuera por ellos probablemente no habría nadie aquí para discutir estúpidas cuestiones como la del perro Excalibur :D. Nuestro genoma está repleto de material genético dejado por ellos durante eones y probablemente la enorme presión evolutiva resultante de su acoso jugó un papel muy importante en nuestra evolución, de hecho, la reproducción sexual y la variabilidad genética que esta conlleva fue necesaria gracias al acoso de los microorganismos.
Nuestro sistema inmunológico es capaz de reconocer millones de estructuras genéticas potencialmente peligrosas para nosotros, esto es un logro evolutivo inmenso, sin embargo, la guerra aún no está ganada y si algún día la ganamos será gracias a la ciencia, la disciplina más importante del conocimiento humano.
Pues a mi me importa o acapara mi atención lo grande y lo pequeño, me sorprenden las estrategias para poner de chivo expiatorio a los murciélagos y soluciones como muerto el perro se acabó la rabia y ya ve, me importa también un cálculo de probabilidades por azar de que un avión sea derribado por un misil, máxime cuando en el viajaba uno de los mayores expertos investigadores en el virus de Ebola y ya ve junto a ello me preocupa porque un virus cuyos brotes no de la virulencia del actual se vienen constatando desde el siglo pasado y mire usted por donde sólo en el mes de agosto del año actual los investigadores destacan la capacidad preocupante de mutabilidad de dicha cepa, en concreto más de 300 mutaciones en Sierra Leona en dicho mes.
Precisamente, me preocupa las probabilidades de cualquier fenómeno respecto de lo que se espera por azar y lo no que no se explica dentro del cálculo de probabilidades.
Me interesa por supuesto todo lo que se recoge en este artículo y en la anterior entrada.
No se quien usa de chivo expiatorio a los murcielagos. ¿A que te refieres? Establecer que el virus pueda provenir de los murcielagos no es buscar chivos expiatorios. Es intentar comprender de donde viene el virus para evitar futuros brotes.
En el avión derribado por un misil, murieron muchos expertos en VIH porque iban a un congreso. Siendo el VIH y el ébola virus de ARN no me parece raro que expertos en ébola viajasen también en el avión. Lo que pasó en ese avión es una tragedia y un crimen, y no una «sospechosa casualidad».
Quizá otros brotes han sido mucho mas cortos como para establecer el ratio de mutaciones del ébola o quizá los investigadores ya lo sabían pero tu te has enterado ahora, por que es la primera vez que se habla de la enfermedad en los telediarios más de 3 días seguidos.
Hola, Francis:
No tiene nada que ver con el artículo, pero quería saber qué opinas del anuncio del descubrimiento de axiones con XMM Newton que salió hace poco.
Antonio, salió antes del verano (marzo 2014) y entonces causó poco revuelo. ¿Qué opino? Que la señal de axiones en el Sol se desvanecerá con el tiempo (recuerda que XMM Newton no está preparado para estudiar el Sol). Quizás escriba una entrada… lleva en borradores bastante tiempo.
Ah, no sabía que era tan antiguo. Yo lo vi el viernes en Nature: http://www.nature.com/news/physicists-see-potential-dark-matter-from-the-sun-1.16174
Ahora que me fijo, sí, el preprint es de marzo. Lo que ha salido ahora es el artículo final publicado en la revista.
Hola Francis
Una vacuna o una droga para una enfermedad se diseña actualmente a nivel molecular por computadora? Se podra diseñar una droga un farmaco atomo por atomo con la forma tridimensional correcta a voluntad artificialmente ? existe investigacion sobre eso? me podria decir asi consulto ?muchas gracias
Pilar, átomo a átomo todavía no, pero trozo a trozo se está haciendo. Un buen libro es Richard B. Silverman, Mark W. Hollada, «The Organic Chemistry of Drug Design and Drug Action,» Academic Press, 3era. Ed. 2014 (1era. Ed. 1992). Como te puedes imaginar, artículos técnicos hay miles.
Hola Francis,
sin ánimo de ser excesivamente puntilloso, comentas que a la auxiliar de enfermería se le ha administrado ZMapp, cuando parece ser que no es así. Cierto es que ha habido mucha confusión en todo esto: se publicó que no se le administraría por ya no estar disponible, luego que sí, luego que no pero que se le administraría Zmab, luego que aunque tenían disponible el ZMab no se lo iban a administrar, mientras otros medios si afirmaban que se le estaba administrando. En cualquier caso, se ha publicado que el ZMab es una «versión previa» del ZMapp, que aún puede causar ciertos efectos secundarios del que estaría libre la versión más moderna. ¿Podrías aclarar todo esto? En la BBC emitieron recientemente un documental donde visitaban y mostraban el proceso de fabricación del ZMapp y es casi artesanal: en una parte del proceso tenían que inyectar las hojas de tabaco transgénico con una jeringa a mano, hoja a hoja,…
Un saludo
Gracias, VT, pero recuerda que la diferencia entre ZMapp y ZMab es muy pequeña, en la práctica son la misma cosa. Eso sí, salvo para los puntillosos.
Off-topic.
Acabo de leer que el experimento Polarbear en el desierto de Atacama en Chile ha anunciado que ha detectado Modos-B en el CMB:
http://www.astronomy.com/news/2014/10/polarbear-detects-b-modes-in-the-cosmic-microwave-background
No se si es algo nuevo o lo mismo que Francis había comentado aquí:
https://francis.naukas.com/2014/07/03/ichep2014-cosmologia-y-fisica-de-astroparticulas/
Albert, sí es lo mismo que ya se comentó en marzo de 2014. Polarbear ha observado los modos B debidos a los modos E por al efecto de lente gravitacional de la materia en el universo. El preprint ha sido aceptado en revista y por ello ha renacido la noticia. Pero aunque no es nada nuevo ello no quita que sea un resultado muy interesante.
OK, muchas gracias
Francis la causa de que no haya vacuna para el VIH no es su rapida variacion, si fuese como usted dice, que el virus que un paciente contrae es diferente al que contagia luego de un tiempo por la rapida tasa de mutacion, no servirian los cocteles. La razon debe ser otra
La rapidez del virus para acceder a sus células diana y establecer una infección latente, que le permita “esconderse” en células huésped y evitar la vigilancia del organismo; la extraordinaria diversidad y mutabilidad del virus; su habilidad para proteger los componentes de la estructura de su cubierta que menos cambian; o su capacidad para destruir o provocar la disfunción de unas células que son cruciales en la respuesta del sistema inmunitario.